食生活の欧米化・交通手段の発達による運動不足などの現代化に伴う生活習慣の変化により大腸がんは年々増加している疾患です。大腸がんは年齢が高くなるほど発症しやすく、男性は女性に比べ1.3倍かかりやすいとされています。生涯罹患率(日本人が一生のうちに大腸がんと診断される確率)は、男性が10.3%、女性が8.1%、つまり男性の10人に1人、女性の13人に1人が生涯で大腸がんにかかるとされています。
大腸の壁は5層構造であり、がんが起こるときは一番内側にある粘膜という部分にできます。時間が経つにつれてどんどん深いところにまで広がっていき、最終的には一番外側の壁(漿膜)を突き破って周りの臓器に食いついてしまいます (浸潤)。粘膜だけにとどまっているか、粘膜のすぐ下の層(粘膜下層)に顔を出している状態であれば消化器内科の先生が大腸カメラ(大腸内視鏡)の処置で切除することができるため、手術を受ける必要はない場合があります。
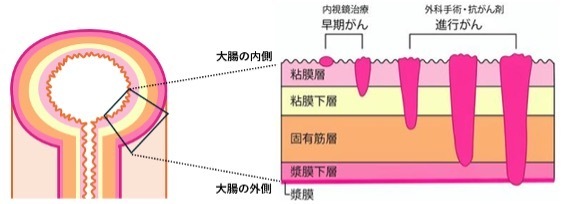
患者さんのための大腸癌治療ガイドライン2022年版をもとに作成

患者さんのための大腸癌治療ガイドライン
2022年版をもとに作成
ステージ0とステージIの一部(約20%)が大腸カメラで切除可能な病変です。ステージ0は全体の約4%とされており、多くの場合手術が必要となってくるステージIからIVの割合は約96%となりますので、大半の方は大腸がんと診断されれば手術や抗がん剤治療が必要となります。ステージIからIIIの5年生存率は約86%、ステージⅣは約27%であり、ステージIからIIIで見つけられれば高い生存率が見込まれます。

このように大腸がんは早く見つけて手術を受ければ十分に治る可能性がある病気です。
しかし高齢者では認知症や足腰が悪いため受診の機会に恵まれない方、検診を自分から受けるのをやめる方が多くいらっしゃいます。その結果、進行大腸がんにより腸が詰まって(腸閉塞)食べ物が流れなくなり、嘔吐などの症状をきたして初めて大腸がんと診断される方が若い方に比べて非常に多いです。
腸閉塞解除の方法としては閉塞の起こっている部位に大腸カメラで金属製の筒(ステント)を置いて内側から腸管を広げる方法(ステント治療)がありますが、完全に詰まってしまっている場合などは適応とならないことも多く、原則的には手術が必要となります。手術の方法としては人工肛門造設術やバイパス術なども選択肢となりますが、定型的手術(がんが出来た大腸の場所に応じて定められている病変の切除の方法)で病変が切除可能な場合は根治が見込めることも多くあります。

「もう歳だし、そんなに進んでいるってことはすぐ亡くなるのだろうからこのまま食べられなくても治療はいいです。」と、おっしゃられる方もいらっしゃいます。
しかし実際にそのような状態となると水分も口から取れないため点滴が必要となり、自宅での療養が難しくなる上に度重なる嘔吐や腹痛などの症状に耐えられず治療を希望される方が大半です。手術を受けなかったとしても2から3か月ほど生きられる方もおられるため、その間は様々な症状に対して対処を行いながらの療養を行うこととなります。
ひとたび大腸がんと診断されると消化管閉塞により著しく生活の質が落ちてしまうものの、まだ余命が保たれていることから高齢者であっても実際の医療現場では手術を検討した方がよい状況に置かれることが多くあります。
特に認知症をお持ちの方、ご自分では思うように動けない高齢者の方などは大腸カメラの検査を受けて頂くことはとても大変かと思いますが、前述のとおり大腸がんは早く見つけることが出来れば体の負担が少ない治療で治せることも十分にある病気です。
いきなり大腸カメラを受けるのは負担だわ…という方は1年に1回便潜血検査を受けてみてはいかがでしょうか。
痔のおぼえがないのに便潜血検査で陽性が出た場合は大腸がんによる出血の可能性がありますので、出来るだけ早く大腸カメラの検査を受けて頂くことを消化器外科医の立場からもお勧めいたします。