病院レター第109号 2024年3月1日

先端医療開発推進センター
医療情報室長 渡辺浩
本記事を執筆したのは2023年12月であり、書かれていることは当時に入手できた最新と思われる情報をもとにしています。今回の記事作成に際しては厚労省提供の公開資料 を引用しております。
を引用しております。
また、今回は記事スペースの関係から、非常に基本的な運用パターンにつき説明しています。患者さんの選択・同意の状況により実際には他の運用パターンも発生しますが、今回はこの仕組みの概略をご理解いただくため、あえて単純な運用のみご説明しています。ご了承ください。
なお、国立長寿医療研究センターでは、電子処方箋システムを来年2024年目処に導入、2025年に運用開始予定です。
電子処方箋とは、非常に簡略に言えば、「病院から出力された処方箋データを電子処方箋管理(クラウド)サービスに登録し、これを薬局で読み取って調剤を行う」仕組みになります。(図1 電子処方箋の概要 )どこが電子化されているのかという意味では、処方情報が電子的に交換されるのはもちろん、データの登録や読み取りには患者のマイナンバーによる同意や、医師や薬剤師の電子認証が必要になっています。
)どこが電子化されているのかという意味では、処方情報が電子的に交換されるのはもちろん、データの登録や読み取りには患者のマイナンバーによる同意や、医師や薬剤師の電子認証が必要になっています。
実際の運用の流れで言えば
患者さんは初診時受付にて専用装置を使って
診察室にて医師は通常診察を行い、処方をする際には上記のクラウド上の電子処方箋管理サービスサーバーに入り、
薬局の受付にて患者さんは専用装置を使って、病院と同じく本人確認・保険証確認、さらに
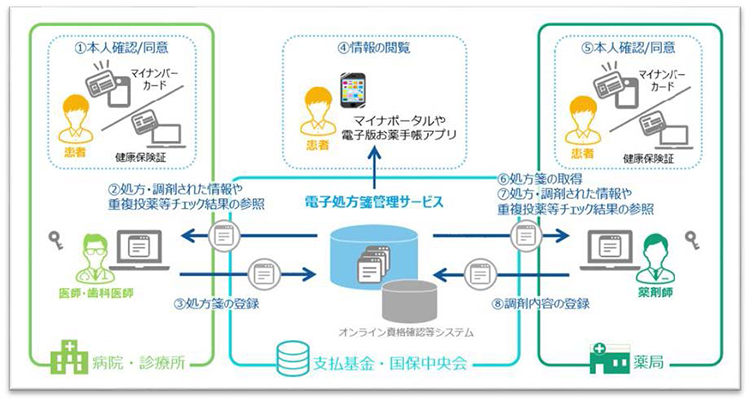
図1 電子処方箋の概要
各施設でもこの仕組みの導入の可否につき検討されるかもしれません。現時点では導入しないとしても、この仕組みのメリット・デメリットをきちんと整理して把握しておくことも必要かもしれません。また患者さん・施設様それぞれの視点があると思われます。
まず病院・薬局などの施設側にとっては、「他の病院も絡めた重複や併用禁忌薬剤のチェックができる」ため、患者さんの薬剤安全管理に役立ちます。以前に他地区で施行された電子処方箋検証事業では、数多くの重複チェックと相互禁忌チェックが発見されたそうです。またこれは、今回の趣旨とは外れますが、「マイナンバーカードの保険証利用者が増加することにより、毎月の事務的な保険証確認作業が削減された」という好点があったとのことでした。
一方患者さんにとってのメリットですが、同様に薬剤の重複・併用禁忌薬剤のチェックがされるので、患者さん自身の安全対策にやはり役立ちます。またスマートフォンとマイナンバーを使って参照できる、患者さん自身の「マイナポータル画面」により、登録された調剤情報を確認することができます。電子お薬手帳の進化版と言えるわけです。ただし理想的な運用を行うためには以下の条件があります。
さらには政府にとってのメリットとしては、国民患者への安全付与のほかにも、マイナンバーカードの普及やその後の医療DXへの基盤作りといった面もあると思われます。
以上がそれぞれの立場から見たこの仕組みのメリットと成立条件(デメリット)と思います。当然、費用や現場の作業追加はデメリットになると思います。
現時点でこの仕組みを導入している施設はどれくらいなのでしょう?令和5年12月17日の全国集計厚生労働省の発表では、導入した病院は29施設・(医科・歯科)診療所は73943)施設・薬局は10281施設とのことです。政府の働きかけや交付金などのインセンティブの影響もあると思われますが、薬局を含め導入数は増大しています。(表1医療機関・薬局における電子処方箋システムの導入状況)今後対応する施設数や参加する患者さんが増えれば、前述したメリットは確かなものになっていくと思われます。
| 運用開始施設数 | |
|---|---|
| 全体 | 11,092施設 |
| 病院 | 29施設 |
| 医科診療所 | 739施設 |
| 歯科診療所 | 43施設 |
| 薬局 | 10,281施設 |
厚生労働省「電子処方せん対応の医療機関・薬局についてのお知らせ」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/denshishohousen_taioushisetsu.html
施設数や患者数を増やすための課題は何でしょう?よく言われておりますが、「医師や薬剤師に必要な電子証明書の発行が間に合わない」という問題です。いわゆるHPKIカードという医療界で認められている電子カギを使った認証カードですが、半導体不足の影響もあり(令和5年12月現在)医師や薬剤師への発行が遅れているということです。また、このHPKIカードは、医師個人単位で発行利用することが決められており、部門や施設での共用や使い回しはできません。また、医師だけでなく前述の運用説明にあるように薬剤師も持つ必要があります。短期間での導入推進や発行枚数が多いこと、半導体不足の影響などで実際に一時、HPKIカードの発行が導入の妨げになっていたようです。令和5年3月時点の発表では、日本医師会の発行枚数が35,823枚、日本薬剤師会からは33,309枚、MEDIS(医療情報システム開発センター)からは2,873枚が発行されています。この枚数が現場をどの程度充足しているかは不明ですが、ここ数ヶ月で薬剤師向けの発行は急激に増えており、対応が進められていることは伺えます。
また不足するカード発行に対する対策として、カードレス署名(セカンド電子証明書利用ともいう)方式も進められています。これは、別クラウドに保存されている電子証明書を、スマートフォン認証(将来的にはマイナンバーも検討中)により1日に1回程度承認アクセスを行い、オンライン上の電子証明書を付与するという仕組みです。(図2 カードレス署名運用の概要)
(参考:プレスリリース「HPKIの利便性向上に向けたHPKIセカンド電子証明書の提供開始について」2022年8月31日)
https://www.nichiyaku.or.jp/hpki/pdf/pressrelease.pdf
この場合、HPKIカードの実体がなくても「電子的な発行が済んでいれば」利用することができます。また運用上1日に1回程度のオンライン認証で済ませることもできる、HPKIカードリーダーの導入台数が少なくて済む、などの付随的なメリットもあるようです。本方式は現時点で一部のメーカーでは導入されています。
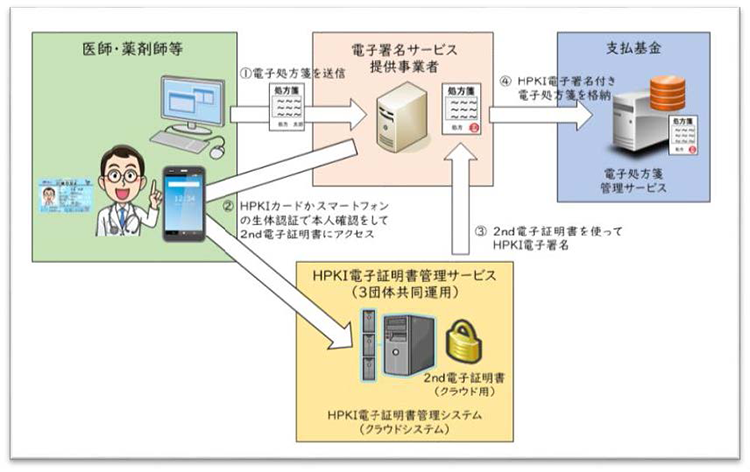
図2 カードレス署名運用の概要
対応する薬局が自施設の付近にあるか、なども導入を検討する施設にとっては大きな懸念だと思われます。実際以前の試験運用の報告(第1回電子処方箋推進協議会の報告)では、「患者さんが電子カルテ対応薬局に行く場合の確認作業や、その薬局が非対応だった場合の事務処理などが大きな負担になった」との報告もあります。
一方上述のように最近薬局の導入数が増えていることも明らかです。病院と共に導入が増えれば、前述したこの仕組みの利点がより明確になることは確かだと思われます。
現在電子処方箋の仕組みを導入した場合、医療機関種で割合は異なりますが導入に関する費用補助が受けられるとのことです。令和6年3月31日までに電子処方箋管理サービスを導入した場合の補助率は、大規模病院・病院13、大型チェーン薬局14、診療所・大型チェーン薬局以外の薬局12になります。しかしながら、現場からは導入費用の補助に関してはまだまだ不足しているとの声も聞かれています。
導入する医療機関・薬局が増加していることは先に述べましたが、一箇所の運用が開始されるとその周辺の医療機関・薬局の導入も誘導されることもいわれており、今後加速度的に広がる可能性もあるかもしれません。導入が広がれば先に述べたメリットが大きく活かされることになり、患者の薬剤安全管理や研究基盤に大きく貢献すると思います。
なかでもこれまで共有されなかった(処方データはなく)、「薬局の調剤データ」が活用できるようになるのは医療情報分野でも大きく注目されています。
電子処方箋導入を検討している施設にとっては悩ましいところと思いますが、現時点では導入は逼迫されているものではありません。しかしながら先にお伝えしたように政府は、マイナンバー保険証とともに電子処方箋の普及を広く求めているのは確かと思われます。
環境がまだ整っておらず不備や懸念点が多いのは確かですが、最新の動向・情報は気にしておくべきではないかと思います。
長寿医療研究センター病院レター第109号をお届けいたします。

電子処方箋の導入は、現在の日本の社会が未来に向かっていく上で避けられない方向性、すなわちDX(デジタルトランスフォーメーション)化の一つです。今回の記事では、電子処方箋の導入のメリットとして重複処方の回避や禁忌薬剤のチェックが挙げられていますが、DX化全体のメリットとして、国保および健診のビッグーデータを活用してフレイルの予防に目指したり、あるいは患者さんの医療情報を地域ネットで共有することによって、より良い医療・介護サービスの提供や、救急搬送時の適切なトリアージにつなげられることなど、特に高齢者が健康な生活を維持していく上では、様々な利点が考えられます。
これらのことを実現していくためには、DX化を推進するための公共的な投資とインフラの充実が必要ですが、それとともに、DXに対して国民が正確な知識を持つことと、後戻りできない社会の方向性であることを認識する必要があります。今回の電子処方箋の仕組みに関する解説が、そのことに役立つことを望んでやみません。
病院長 近藤和泉