病院レター第79号 2019年3月20日

動脈硬化症科医長 小久保学
日本における死因別死亡総数の順位において、心疾患による死亡は悪性新生物(癌)に次ぎ2番目に多いことがわかっています。心疾患の内訳の中では、心不全による死亡が最も多い状況です。本稿では生活習慣病の合併症あるいは終末像として、最近さらに高齢者に増加している心不全について現状を述べさせていただければと思います。
循環器疾患診療実態調査報告書(JROAD 2015)によると、2015年度の循環器専門施設・研修関連施設における心不全による入院患者数は23万8,840人で、年に1万人以上の割合で増加しているといわれています。日本全体における心不全患者の総数に関する正確な統計はありませんが、推計では2005年において約100万人、2020年には120万人に達するのではと考えられています(図1)。まさに超高齢化社会の到来とともに心不全患者数が増加し、心不全パンデミックの時代がやってきつつあります。
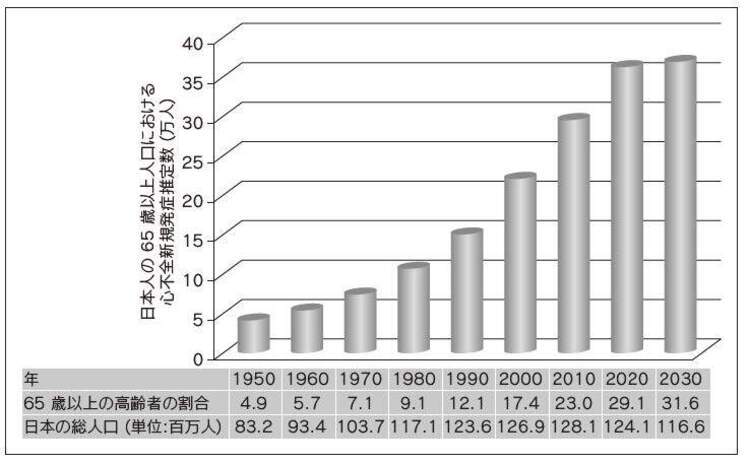
図1.日本における高齢者心不全発症数の増加(文献1より改変、引用)
心不全の基礎疾患についても、以前とは変化を認めます。第二次東北慢性心不全登録(CHART-2)研究によれば、心不全の最も多い基礎疾患は虚血性心疾患(47.1%)であり、心筋症(19.5%)、僧帽弁・大動脈弁疾患(10.5%)、高血圧性心疾患(6.0%)がこれに続いています。先行研究であるCHART-1 研究に登録された慢性心不全症例と比較してみますと、CHART-1 研究では虚血性心不全の関与が25%の頻度であったのに対し,CHART-2 研究では虚血性心不全の割合が50%近くに激増しており、生活習慣の変化による動脈硬化性疾患の進行を認めています。さらに高血圧、糖尿病を合併する患者の増加、左室駆出率が保たれた心不全(HFpEF)の増加、入院歴のある患者の増加が際立った特徴としてあげられます。
|
以上の結果より、将来的な心不全の発症を予防するためには、虚血性心疾患の元凶である動脈硬化の進展を予防するために、高血圧に加えて糖尿病や高脂血症等の危険因子への対応を早い時期から、すなわちまだ心機能は保たれ心不全の症状が無い段階でしっかりと対策を行うことがとても重要であるといえます。
最近特に高齢の心不全患者が増えつつある印象を強く持っています。高齢心不全患者の特徴について表1にまとめました。多かれ少なかれ存在する認知症・抑うつ・フレイルの合併があり、それぞれが重なることにより高齢者心不全の診療を複雑にしていると強く感じています。
図2は心不全の臨床経過イメージを示したものですが、心不全患者は心不全増悪による再入院を繰り返しながら身体機能が悪化してゆきます。実際に、心不全で入院した患者の約20~40%は1年以内に再入院し、難治性心不全では終末期としてのケアが必要になることがわかっています。特に高齢者では急性のストレス(転倒や感染)がかかりやすく、さらにちょっとしたストレスで容易に心不全は増悪してしまいます。なんとかうまく治療でき退院したとしても、どうしても体力が落ちたり、呼吸苦、倦怠感が残ったり、活動性が低下してしまう。そしてさらにストレスに弱い状況となり再び心不全を起こす、この状態をずっと繰り返す悪循環に入っていきます。
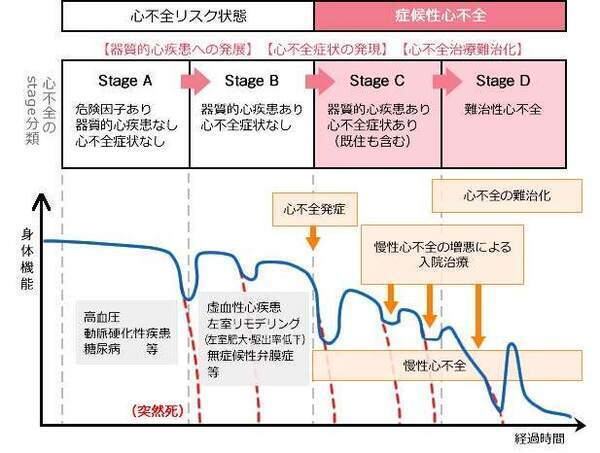
図2.心不全の臨床経過イメージ
循環器疾患の患者に対する緩和ケア提供体制のあり方に関するワーキンググループ資料より(2)
|
心不全患者の再入院の主な要因として、管理不十分によるうっ血(体液貯留)の増悪、感染・腎不全・貧血・糖尿病・COPDなどの非心臓性併存疾患(noncardiac comorbidities)、薬物治療および非薬物治療に対するアドヒアランス不良(nonadherence)などが指摘されています(表2)。このように見ていくと、心不全の増悪は医学的要因のみではなく、環境などの社会的要因、そして患者要因が複雑に絡むと思われます。
例えば、難聴や自分のやり方へのこだわりにより、生活習慣の変更はとても難しいものです。寿命が93歳から90歳に縮んででも漬物・お菓子といった好物を食べることを許すか、93歳まで生きることを目指して理想的な生活習慣を実践させるか、判断が困難な場合も多々あるのではないでしょうか。一般に、高齢者の場合には、患者の生命予後だけを考えるのではなく、QOLやQALY(Quality-adjusted life year、質調整生存年)向上を優先することが多くなるのではないでしょうか。
こういった全ての要因に関して、医師のみで対応して行くことは不可能であり、多職種の人がそれぞれの専門性をもって接することが必要になると考えます。特に社会的要因への介入には、社会福祉支援、地域連携がです。
心不全を管理して行く上での目標は、急性イベント、即ち再入院を予防し進行を緩徐にすることになります。特に再入院の回避が重要と思われます。
高齢者の心不全については、薬物治療あるいは新しいデバイスを用いた治療を踏まえても、限界があると思われます。そこで当院では今年度より、心大血管リハビリテーションを立ち上げ、入院~外来で行えるよう態勢を整えつつあります。高齢心不全患者において運動療法によって得られる効果は非高齢者と同様であり、加えて高齢者に特徴的な効果には、認知機能の改善とバランス機能の改善が挙げられます。また運動療法が心不全患者の不安,抑うつを軽減し,生活の質(QOL)を改善すること、長期予後については心不全再入院や心臓死が減少することが報告されています。
当院の心大血管リハビリテーションのコンセプトとしましては、高齢者に適した集団心リハを提供する、作業療法士や栄養士を含めた多職種での包括的ケアを提供する、患者個々の身体機能や高次脳機能に応じた個別テーラーメードの運動指導や患者教育を行う、患者個々に応じた在宅生活を意識して、運動指導や生活指導を行うといった点を意識した心リハを提供することを念頭においております。また実績に関してですが、月曜・木曜の午前・午後、計4クラスを設け、各クラス3~6名の患者様を対象に外来心リハを実施している状況です。

図3.当院における心大血管リハビリテーション
実際には通常のエルゴメーターを用いた心肺機能改善および筋力増強を目指したリハビリテーションを中心に行っていますが(図3.A,B)、新たなリハビリ法として、産学連携により開発したロボットであるBalance exercise assist robot (BEAR)を用いたバランスを重視した運動療法にも取り組んでいます(図3.C)。BEARを用いたリハビリが、フレイル高齢者において一般的な筋力増強
運動よりも筋力や移動能力に効果を示すことは既に報告されていることから、心不全患者の運動療法に適用した場合も同様な効果が得られるのではないかと考えています。
心不全の管理を行う上で特に重要なのは、急性イベント、即ち再入院を予防し進行を緩徐にすることになります。高齢者心不全を少しでも良好に管理し再入院を予防するためには、かかりつけ医の先生方および多職種との連携がとても重要であると認識しております。当院での心大血管リハビリテーションは立ち上がったばかりですが、それをきっかけに包括的な心不全治療を行えるよう努力していきたいと考えています。
- Shimokawa H, et. al. Eur J Heart Fail. 2015 Sep;17(9):884-92.
- 循環器疾患の患者に対する緩和ケア提供体制のあり方に関するワーキンググループ資料:厚生労働省. 2018.
- Ozaki K, et. al. Geriatr Gerontol Int. 2017 Nov;17(11):1982-1990.
長寿医療研究センター病院レター第79号をお届けいたします。
今月は当センターの循環器内科の活動状況について心不全を中心に報告して頂きました。高齢化とともに心臓のポンプ機能が低下することによって起こる心不全の増加が問題になっており、当センターにおいても多くの心不全患者さんを診療しています。心不全の初期症状は、労作時の息切れですが、原因としてその多くは動脈硬化により心臓を栄養する動脈が狭窄・閉塞することによって起こる心筋梗塞や高血圧による心臓の拡張機能の低下です。心不全の治療法は、塩分制限などの食事療法や尿を出やすくしたり、血管を拡張して心臓の負担を軽減する薬物療法が中心となりますが、近年は心臓リハビリテーションが注目されています。当院でもリハビリテーション科と連携しつつ、循環器内科での最適な治療を行うことで心不全があってもできるだけ不自由なく生活ができるよう支援する体制を整えています。心臓リハビリテーションでは、ロボットを用いた当院独自のリハビリテーションを行っていますので、是非ともご相談ください。

病院長 荒井秀典