病院レター第53号 2014年11月20日

緩和ケア診療部
緩和・EOLケアチーム医師
西川満則
高齢化率は25%を越え、日本国民は誰も経験したことのない多死時代に直面しており、人生の最終段階における意思決定支援の重要性が、ますます大きくなってきています。
病院レターNo.53では、この意思決定支援を推進すべく立ちあがった、国立長寿医療研究センター内外の取り組みについて情報提供させていただきます。
院内の取り組みとしては、
全国で広がりを見せている緩和ケアチームは、制度上、がんを中心に発展してきた歴史があります。一方、国立長寿医療研究センターのEOLケアチームは、がんに加え、非がん疾患や、加齢による判断力低下・フレイルも対象に加え、苦痛緩和や意思決定支援を実践するチームで、全国でも稀な試みとして注目されています。

コアメンバーは、緩和薬物療法認定薬剤師(写真左)、老人看護専門看護師(写真中)、緩和ケア医師(写真右)を中心メンバーとし、認知症診療に長けた精神科医師も加わりチーム編成されています。
従来のがんを対象とした緩和ケアチームを母体とし、非がん(慢性呼吸不全、慢性心不全等)、高齢者疾患(認知症、フレイル等)に関するEOLケアをすすめています。
また、チームを支えているのは、各病棟所属のリンクナースです。リンクナースは、看護師長による推薦、看護部長による指名によって病棟ごとに選出され、個々の病棟の特性に応じたEOLケアを実践しています。
最も重要な活動は、苦痛緩和と意思決定支援です。多くの場合、主治医や病棟看護師から依頼を受け、チームによる支援が開始されます。コアメンバーとリンクナースは協働し、主治医や病棟スタッフへの相談と助言を行います。
毎週水曜日には、全依頼患者を回診し、日本版Support Team Assessment Schedule(STAS-J)を用いて、客観的な評価と支援計画の立案を行っています。
毎週金曜日には、コアメンバーとリンクナース等でチームカンファレンスを実施しています。このカンファレンスでは、苦痛症状の緩和はもとより、インフォームドコンセントの支援、人工栄養、人工呼吸の差し控え、開始、中止の選択等の倫理的な問題の討議を行っています。
人生の最終段階における難しい医療選択に関する意思決定支援は、患者・家族の心の負担を軽くするだけでなく、高齢者の権利の擁護につながると信じて活動しています。
下図は、EOLケアチームがカンファレンスを実施する際、または、患者・家族、医療者の相談支援をする際に、大切にしてきた体系化された意思決定支援の概念図です。
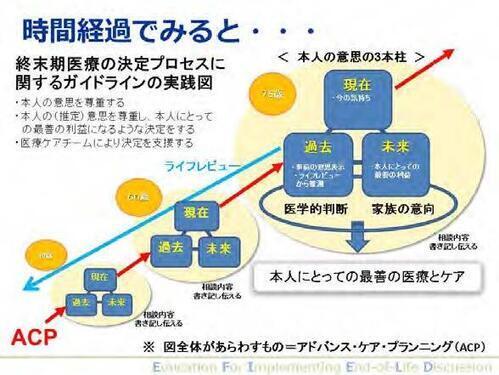
本人の意向を、現在、過去、未来の3つの時間軸で捉える方法を提示しています。これは、平成19年に厚生労働省から発表された、終末期医療の決定プロセスにおけるガイドラインでも述べられている、
のどちらにも対応して、患者の意思に近づくことができる方法論を表しています。実際の日常臨床では、本人・家族の意向と医学的な判断が解離する場合の考え方が重要です。「何かをしないで欲しい」という本人の意向は尊重されますが、「何かをして欲しい」という本人の意向は必ずしも尊重されるとは限りません。それは、医学的判断、無益の判断が重要な根拠になります。この概念図では、例として、40歳、60歳、75歳の3つの年代の各々の意思決定をつなげて記載していますが、各々の年代で相談した内容を書き記したり、口頭で伝えたりして、将来に備えるならば、まさにそれがACP(アドバンスケアプランニング)、将来に備えて予め行う対話の継続的なプロセスそのものであることを表しています。このスライドは、2.人生の最終段階における医療体制整備事業における相談員研修会の講義2-bでも、具体的事例を通して述べられています。
緩和・EOLケア室(Palliative and End of Life Care Services)は、薬剤部の前、地域連携室の隣の部屋です。カンファレンスの拠点です。ここでは、毎週水曜日午前中に、老人看護専門看護師と共に、緩和・EOLケア外来も行っています。がん、非がんを問わず痛みや呼吸困難など苦痛症状の緩和についての相談、また人工呼吸の選択、人工栄養の選択、体調が十分でない時の抗癌剤治療の選択、療養・最期の場所の選択など、現在の、また将来を見据えての、難しい医療判断についての相談を受けつけております。緩和・EOLケア外来は特に初診枠を設けておりませんが、随時、お電話、又はEメールでお申しつけ下さい。また、地域連携室でも、緩和・EOLケア外来の予約を受けつけております。
地域連携室
世界的には、Respecting Patient Choices等の代表的な意思決定支援のしくみが存在しますが、日本では、まだまだこのような大規模な国レベルの組織化は実施されてこなかった背景があります。
しかし、厚生労働省は、平成26年度に人生の最終段階における医療体制整備事業を開始しました。この事業は、難しい医療判断の選択に迫られた、あるいは将来のそのような選択に備えて、患者と家族の相談にのる相談員を養成する事業です。その相談員は、倫理的判断を基本とし、患者家族のつらい感情に寄り添い、時に法律的懸念を払拭しながら、患者家族の意思決定をサポートする役割が期待されています。また、この事業には、相談員をサポートする倫理的判断支援チームを構築することや、臨床倫理委員会等の医療体制を組織化することも含まれています。諸外国のRespecting Patient Choices等のACPファシリテーター1) 2) 養成事業の日本版とも言える事業です。
上記(前ページのリンク付きホームページアドレス)にはパワーポイント資料や講義風景の動画が掲載されています。是非ご覧ください。下記はこれらの資料に含まれる象徴的な絵とその解説です。患者家族の難しい医療選択にかかわる相談員が、より倫理的に判断し、独善的にならない重要性を表現している猫の絵です。

倫理的な医療判断を考える上で、専門職が持つ独善的な態度に、医療者は注意を払う必要があります。自分が行おうとしている行為は「患者の為」であると言う信念が強い時こそ、慎重に振舞わねばなりません。医療者自らが持つ価値観に基づいて、患者にとっての利益を決めてしまうこと、さらにはその価値観に対する柔軟性がないままに患者に対して専門的行為を行うことによって、患者はむしろ不利益を被る可能性があるということを、医療者は自覚している必要があるのです。
人生の最終段階における医療体制について、意思決定支援に焦点をあててご紹介しました。
我々、国立長寿医療研究センターEOLケアチームは、地域の医療者の皆様とともに、疾患を問わず苦痛症状を和らげること、そして、難しい医療選択に係る意思決定支援の輪を広げて行きたいと考えています。思いを同じくする地域の皆様とご一緒に進んで行くことができたなら、この上ない幸せです。
診察依頼、看護相談、緩和薬物療法相談、どのような内容でも結構です。お気軽にお電話、又はEメールでお申しつけ下さい。
また、地域連携室でも、緩和・EOLケア外来の予約を受けつけております。
長寿医療研究センター病院レター第53号をお届けいたします。

人生の最終段階における医療に関する意識調査によれば、自分で判断できなくなった場合の治療方針決定者として、家族等が話し合った結果への委任を希望する人の割合が高く、末期がんでも食事はよくとれ痛みなく、意識判断力は健康時と同様に保たれていれば7割が居宅希望だが、認知症が進行し身の回りの手助けが必要でかなり衰弱が進んだ場合は、居宅は11%にすぎない(59%が介護施設)とされています。このように、人生の最終段階における医療の中味については、複雑多様な状況が溢れていると思われます。それに向き合うことは、患者家族はもちろん、医療職にとっても、悩ましい問題です。今後、在宅での看とりが増加していく流れの中で、紹介されているような研修を受けた相談員による支援が期待されます。
院長 原田敦