病院レター第20号 2009年5月29日

行動・心理療法科医長
(精神科)服部英幸
長寿医療センターは高齢者にみられるさまざまな疾患に対する診断・治療を実施するだけでなく、新しい診断・治療法の開発も大きな目標として掲げています。精神科領域でいいますと高齢者に多く見られる病気の一つはなんといっても認知症でしょう。認知症というと物忘れという言葉が浮かびますが、他にも多くの症状が出現します。これらは大きく中核症状とBPSD(Behavioral and Psychological symptoms of Dementia)の2つに分けることができます。BPSDは以前、周辺症状と呼ばれていました。中核症状は脳の障害が直接反映された症状であって、ほぼすべての認知症例で出現します。それに対してBPSDは環境や本人の性格などが反映されやすく、出現する場合もそうでない場合もあります。また、原因疾患によって出現しやすい症状が異なります。中核症状はアルツハイマー病などのように進行性の疾患では時間と共に悪化し、塩酸ドネペジルなどの薬物などもありますが進行を押しとどめることはきわめて困難です。BPSDはいったん出現すると介護が難しいことが多く、家族や介護者の負担を増大させる大きな原因となります。
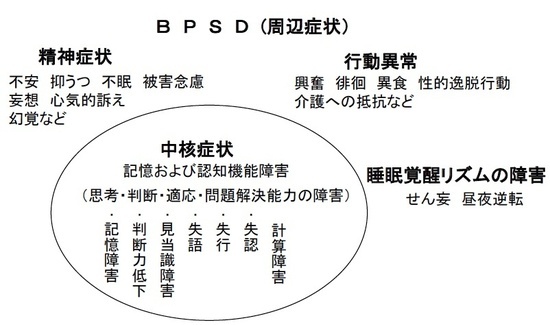
図1. 中核症状とBPSD
(Behavioral and Psychological symptoms of Dementia)
BPSDには精神症状、行動異常、睡眠覚醒リズムの障害の3つの形があり、たいていは一人の患者さんに重複して出現します(図1)。精神症状には不安、抑うつ、不眠、妄想などがあります。物取られ妄想は良く知られています。行動異常には興奮、徘徊、異食、性的逸脱、行動介護への抵抗などがあります。睡眠覚醒リズムの障害には、手術の後や身体疾患にともなって出現しやすい、せん妄が含まれます。認知症では身体疾患や環境の変化などでせん妄が出現しやすくなります。こうした認知症BPSDを介護負担の側面から分類したものが表1で、国際老年精神医学会が作成したテキストに載せられています。精神症状の多くは対処が困難であるとされていますが、精神症状は薬物療法への反応が比較的良好でその点では管理しやすい側面もあります。逆に行動異常で比較的対処しやすい症状とされている「繰り返したずねる」様な行為も症例によっては、介護に難渋することが多く、また行動異常に対しては薬物の効果が限定的であることが多いため、必ずしもこの表のとおりにならないこともあります。
| グループI (厄介で対処が難しい症状) |
グループII (やや処置に悩まされる症状) |
グループIII (比較的対処しやすい症状) |
|---|---|---|
精神症状
|
精神症状
|
行動異常
|
行動異常
|
行動異常
|
一般的にはこの表のように分類されるが、必ずしもこのとおりにはならない
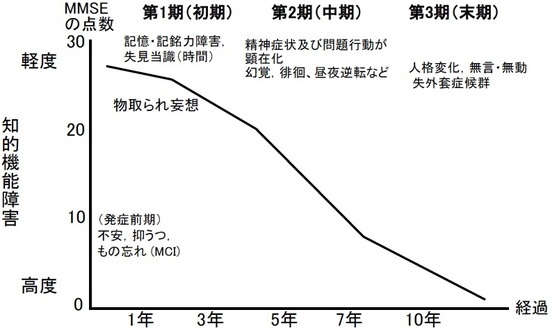
図2. アルツハイマー病の症状と経過
一人の患者の経過の中で、さまざまなBPSDが出現したり消滅したりすることがたびたび認められます。アルツハイマー病を例にとって経過と出現しやすいBPSDを示しました(図2)。アルツハイマー病では軽度認知症障害(MCI)と呼ばれる記憶の障害はあるが認知症とまではいえない時期を経て、見当識障害、実行機能障害などの脳機能障害が出現するが日常生活の障害は軽度の初期、日常生活の障害が目立ってきて介護を必要とするようになる中期、精神機能が著しく障害されて全面的な介護を必要とする末期に分けられますが、それぞれの段階で出現しやすいBPSDがあります。物取られ妄想は比較的初期から出現しやすく、これが周囲の人が最初に気づく症状であることがあります。中期はBPSDが出現しやすいのが特徴で、幻覚、徘徊、昼夜逆転などがまわりの人を困らせる症状として出てきます。こうした症状は末期になると消滅することが多くなり無気力、無言・無動といった状態に移行します。
| 薬剤 | 認知症の症状 | |||||||
| 中核症状 | BPSD | |||||||
| 知的機能低下 | 過活動症状 | 低活動症状 | ||||||
| せん妄 | 幻覚 妄想 |
不安 焦燥 |
徘徊 多動 |
アパシー | 抑うつ | |||
| 抗認知症薬 | アセチルコリンエステラーゼ阻害剤 (ドネペジル) |
○ | ○ | ○ | ||||
| 抗精神病薬 | プチロフェノン系(ハロペリドール) | ○ | ○ | ○ | ○ | |||
| フェノチアジン系(クロルプロマジン) | ○ | ○ | ○ | ○ | ||||
| 非定型抗精神病薬(リスペリドン、クエチアピン、オランザピン、ペロスピロン他) | ○ | ○ | ○ | ○ | ||||
| ペンズアミド系(スルピリド、チアプリド) | ○ | ○ | ||||||
| 抗てんかん薬 | バルプロ酸ナトリウム カルバマゼピン |
○ | ○ | |||||
| 抗うつ薬 | SSRI(パロキセチン、フルボキサミン、サートラリン)*1 | ○ | ||||||
| SNRI(ミルナシプラン)*2 | ○ | |||||||
| 漢方薬 | 抑肝散 | ○ | ○ | |||||
BPSDのある認知症患者さんの治療は薬物・非薬物の両面から行います。薬物治療は症状に応じて適切な薬剤選択ができるかが重要となります。表2に症状別の選択薬剤を示しました。薬物治療的にはBPSDを過活動症状群と低活動症状群に分けるのが実際的です。過活動症状群には抗精神病薬や抗てんかん薬の一部が使われます。抗精神病薬は従来のハロペリドールやクロルプロマジンは、副作用が強いためあまり使われなくなり、リスペリドンやクエチアピンなどの非定型抗精神病薬と呼ばれる新しいタイプの薬物が多く使われています。また、漢方薬である抑肝散もBPSDに有効であることが報告されています。低活動症状群には抗うつ薬が主として使用されますが、ここでも従来の3環系抗うつ薬から新しいSSRI(選択的セロトニン再取り込み阻害薬)やSNRI(セロトニン・ノルアドレナリン再取り込み阻害薬)へと変わってきています。
非薬物治療はさまざまなやり方がありますが、基本的には患者さんのなじみやすい環境をととのえ、精神的安静を保ちつつ昼夜の生活リズムを一定にすることが求められます。夜間は騒音、光を最小限にとどめ、昼間は精神賦活作用のある絵画療法、音楽療法、運動療法などを行うと効果があります。

南1病棟で実施されている絵画療法
上記のような治療は外来通院しつつ、自宅や介護施設で行うことも可能です。しかし、症状が激しい場合は入院治療を行うことが必要となります。これまでこうした状態の患者さんを、専門に入院治療できる施設はきわめて不十分でした。長寿医療センターにおいても、従来の西病棟の一部のスペースを使ってBPSD入院治療を行っていましたが、平成21年4月より南1病棟がBPSD入院治療のための病棟としてスタートしました。この病棟にはBPSDそのものの治療の他に、重篤な状態をのぞく身体疾患に罹患した認知症患者さんの治療にも対応できるようにしています。薬物治療は老年科、神経内科、精神科の認知症に詳しい医師が行っており、看護においてもBPSDに対応した独特の看護記録を用いるなど新しい試みがなされています。また病棟には広いデイルームがあり、ここで絵画療法を週1回実施している他、さまざまなレクリエーション療法も取り入れています(写真)。また、地域の中で認知症BPSD患者さんを支えていくために、地域連携室のソシアルワーカーも積極的に関与しています。
BPSD患者さんへの医療・介護は困難なことが多く負担も大きいのですが、今後の高齢者医療においてきわめて重要な課題であると考えられます。この問題は個別の対応で解決できるものではなく、地域連携の中で協力体制を構築しつつ対応することが求められます。身体疾患を治療する一般病院、精神症状治療施設のある病院、介護施設、在宅医療・看護のそれぞ
れが役割分担していくために情報共有できるネットワーク作りが必要です。長寿センターにおいてもこうしたネットワーク構築のための研究が始められましたが、まだ緒についたところであり今後の発展へとつなげていくよう努力しています。
長寿医療センター病院レター第20号をお届けいたします。

長寿医療センターでは、 診療科の充実を図り、全国の高齢者医療の先端を進むとともに地域医療の発展にも力を入れています。今月は、精神科の服部医長に認知症の精神症状・行動異常(BPSD)と入院治療について解説してもらいました。
今後、病診連携をさらに緊密なものといたしまして、地域の高齢者医療の充実に取り組んでまいります。
ご支援のほど、よろしくお願いいたします。
副院長 加知輝彦