病院レター第121号 2026年3月1日

副院長/糖尿病・内分泌内科部長
ジェロサイエンス研究センター長
浅原哲子
国立長寿医療研究センター(NCGG)糖尿病・内分泌内科では、超高齢社会における健康寿命の延伸を重要な使命として、生活習慣病および老年症候群の予防・診療に取り組んでいます。肥満およびメタボリックシンドロームは、糖尿病、高血圧、脂質異常症のみならず、心・脳・腎血管疾患、さらにはサルコペニアや認知機能低下の基盤病態として、極めて重要な位置を占めています。 当センターでは、2025年6月より糖尿病・内分泌内科内に「肥満・メタボ外来」を新設し、これまでに蓄積してきた肥満診療および研究のエビデンスを踏まえ、地域医療機関との連携も視野に入れた包括的な肥満診療を開始しました。 本稿では、当センターにおける肥満・メタボリックシンドローム診療の最新の取り組みについてご紹介いたします。
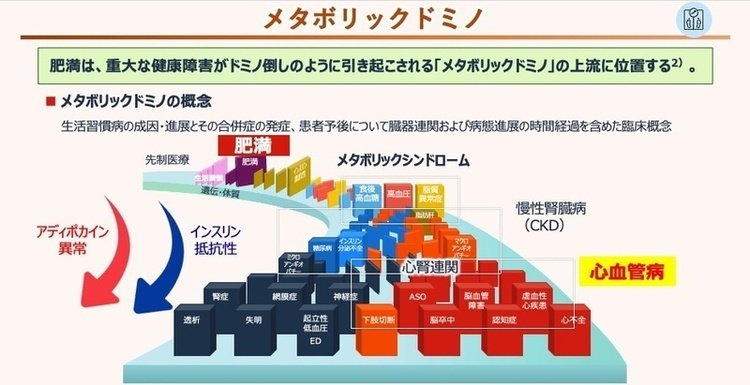
わが国では、成人男性の約3人に1人、女性の約5人に1人が肥満(体格指数・BMI25以上)とされ、加齢とともに糖尿病や心血管疾患(CVD)のリスクが高まります。
1)伊藤裕: 日本内科学会誌. 2018; 107(9): 1913-1920.
2)伊藤裕: 日本臨牀. 2003; 61(10): 1837-1843.
特に高齢者では、肥満と筋肉量低下が併存する「サルコペニア肥満」が、転倒、要介護、認知機能低下のリスクを増大させることが知られています。そのため、肥満診療においては単なる体重減少ではなく、筋量・身体機能を維持しながらの減量戦略が求められています。
私は2001年より国立病院機構京都医療センターにおいて「肥満・メタボ外来」を開設し、20年以上にわたり多職種連携による肥満診療を実践してきました。国立病院機構多施設共同肥満症研究(Japan Obesity and Metabolic Syndrome Study:JOMS)では、約2,000例の肥満患者コホートを構築し、CVD予防に関するエビデンスを報告してまいりました。その結果、肥満患者における脳心血管病の5年累積発症率は7.8%と高いことを明らかにしました(Atherosclerosis 2015 )。さらに、NHO病院通院中の肥満患者において、3か月で3%以上の減量により血圧、糖・脂質代謝、動脈硬化指標(CAVI)、慢性腎臓病(CKD)リスクが有意に改善することを示しました(Hypertension Res 2008
)。さらに、NHO病院通院中の肥満患者において、3か月で3%以上の減量により血圧、糖・脂質代謝、動脈硬化指標(CAVI)、慢性腎臓病(CKD)リスクが有意に改善することを示しました(Hypertension Res 2008 ; Atherosclerosis 2009
; Atherosclerosis 2009 ; Clin J Am Soc Nephrol 2011
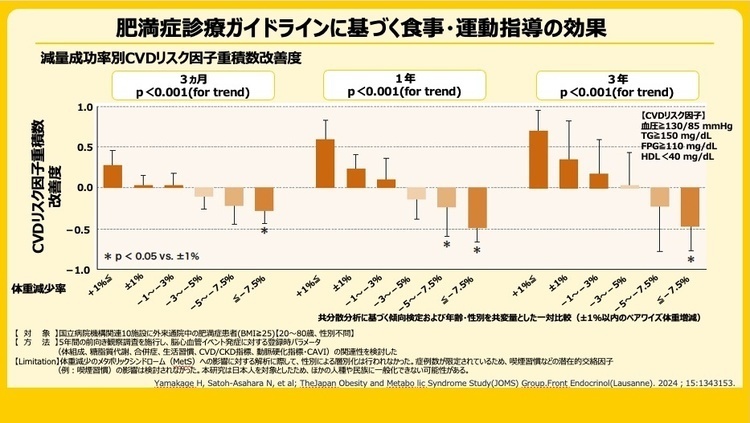
; Clin J Am Soc Nephrol 2011 )。 長期的には、1年間で5%以上、5年間で7.5%以上の減量によりCVDリスク重積が有意に改善し、CVD発症予防には5から7.5%の体重減少が重要であることを明らかにしました(Front Endocrinol 2024
)。 長期的には、1年間で5%以上、5年間で7.5%以上の減量によりCVDリスク重積が有意に改善し、CVD発症予防には5から7.5%の体重減少が重要であることを明らかにしました(Front Endocrinol 2024 )。 一方で、減量後のリバウンドが大きな課題であり、チーム医療による食事・運動療法、行動療法、ならびに継続的支援の重要性も明らかとなっています。
)。 一方で、減量後のリバウンドが大きな課題であり、チーム医療による食事・運動療法、行動療法、ならびに継続的支援の重要性も明らかとなっています。
Yamakage H, Satoh-Asahara N, et al; TheJapan Obesity and Metabo lic Syndrome Study(JOMS) Group.
Front Endocrinol(Lausanne). 2024;15:1343153.
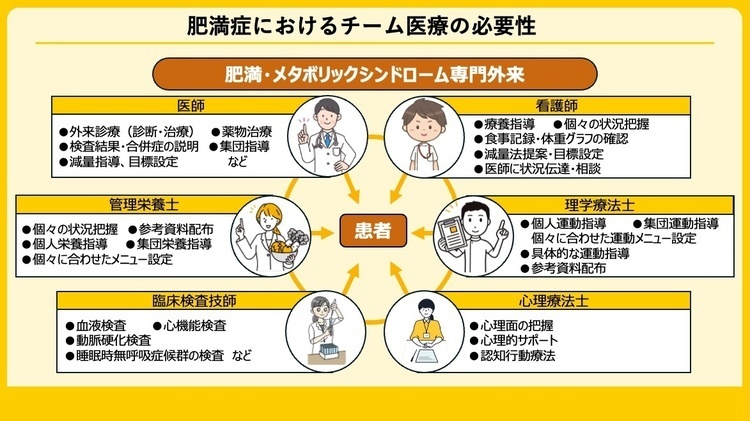
2025年4月にNCGG糖尿病内分泌内科において肥満・メタボ外来を開設し、中高年から高齢者まで幅広い肥満患者を対象に、医師、看護師、管理栄養士、理学療法士、薬剤師等が連携して、個々の患者に最適化した肥満症治療を提供しています。 身体組成評価(体重、BMI、体脂肪率、骨格筋量、握力、動脈硬化指標等の測定)や生活背景の把握を基盤とし、実践的な食事・運動指導、体重記録を活用した行動療法を組み合わせることで、無理なく継続可能な減量を支援しています。必要に応じて、薬剤師、心理職、他診療科とも連携し、包括的な診療体制を構築しています。

2024年より、新たな新規肥満症治療薬(GLP-1受容体作動薬など)が日本において使用可能となりました。NCGGは昨年、日本肥満学会より肥満症専門病院の認定を受けるとともに、最適使用推進ガイドライン施設としても認定されています。
当センターでは、日本肥満学会ガイドラインに準拠し、十分な生活習慣介入を行ったうえで効果が不十分な場合に、GLP-1受容体作動薬をはじめとする新規肥満症治療薬を適切に使用しています。これらの薬剤は美容目的ではなく、医学的に肥満症と診断された患者を対象とし、安全性と有効性を最優先に治療を行っています。
これまでに数十例以上のGLP-1受容体作動薬の処方経験があり、半年間で5から15%以上の体重減少を認めるなど高い減量効果を得ており、十分な臨床経験を有しています。
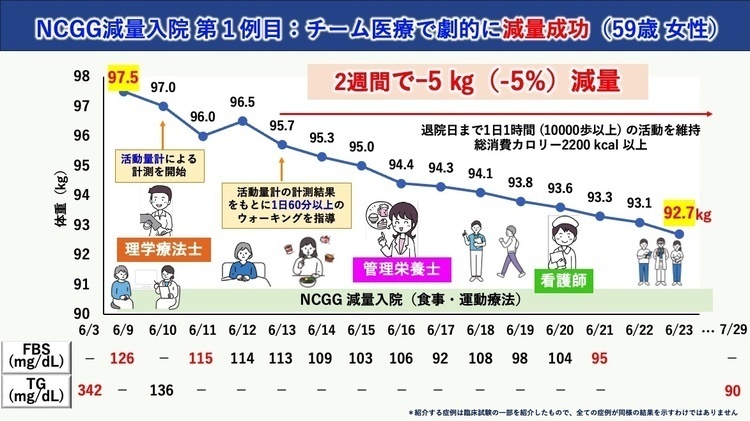
外来診療に加え、短期集中型の減量入院プログラム、集団患者教育、教育用レシピ資材の活用などを通じて、患者の理解促進と行動変容を支援しています。 減量入院では、2週間コースと3泊4日の短期入院プログラムを作成し、医師・看護師・管理栄養士・理学療法士による強力なチーム医療体制のもと、顕著な減量効果を得るとともに、合併症の精査、合併症予防、血糖コントロールの改善など、多方面での治療効果を認めています。 実際、NCGGにおける減量入院第1例目の肥満患者では、看護師、管理栄養士による食事療法と理学療法士による懇切丁寧な運動指導により、2週間の入院で約5kgの減量に成功し、膝関節痛の改善および運動能力の向上を認めました。 これら減量入院を含めた包括的な取り組みは、体重減少のみならず、自己管理能力の向上やリバウンド防止にも大きく寄与しています。
*紹介する症例は臨床試験の一部を紹介したもので、全ての症例が同様の結果を示すわけではありません
肥満がもたらす健康障害は多岐にわたるため、肥満症治療には多職種・多診療科による連携が不可欠です。当センターでは、循環器内科(CVD)、呼吸器内科・耳鼻咽喉科(睡眠時無呼吸症候群:SAS)、消化器内科(MASLD/MASH)、整形外科(変形性関節症)、神経内科・脳神経外科(脳梗塞)、老年内科(サルコペニア肥満)、精神科(うつ)、腎臓内科(CKD)など、幅広い診療科と連携しています。 昨年には、耳鼻咽喉科をはじめとする関連診療科の先生方と連携し、SAS外来の立ち上げを行い、昨年10月より耳鼻咽喉科にてSAS外来が開設されました。肥満患者の約7から8割には軽度から中等度のSASが潜在しているとされており、今後も多診療科との連携をさらに強化し、患者のマルチモビディティ(multimorbidity)予防と健康長寿の実現に貢献していきたいと考えています。
肥満診療の目的は、単なる体重減少ではなく、生活習慣病、CVD、SAS、サルコペニアなど多様な合併症の予防と、患者自身のQOL向上にあります。地域の先生方と多くの診療科の先生方と密に連携し、早期介入と継続的支援を通じて、超高齢社会における健康寿命延伸に貢献していきたいと考えています。 肥満・メタボリックシンドロームでお困りの患者さんがおられましたら、ぜひ当センターの肥満・メタボ外来へご紹介ください。
長寿医療研究センター病院レター第121号をお届けいたします。
今回は、当センターの糖尿病・内分泌内科を専門とする副院長で、ジェロサイエンス研究センター長でもある浅原先生に執筆していただきました。
肥満・メタボリックシンドロームに対する診療は、超高齢社会における健康寿命延伸という当センターの使命を具現化する重要な取り組みとなっています。肥満を多様な疾患の基盤病態として捉え、エビデンスに基づくチーム医療と多診療科連携により包括的な診療を行っている点は、当センターの大きな特長です。長年にわたり蓄積された肥満診療の実績を基盤に、外来・入院・薬物療法を組み合わせた継続可能な治療を提供し、患者さんのQOL向上と健康長寿の実現に貢献していきたいと考えています。

肥満・メタボリックシンドロームでお困りの患者さんがおられましたら、ぜひ当センター「肥満・メタボ外来」へご紹介ください。
病院長 松浦俊博